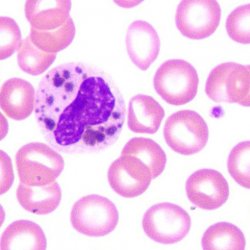
 Синдром
Чедиака-Хигаси – аутосомно-рецессивное заболевание, которое проявляется
частичным альбинизмом кожи и глаз из-за неправильного распределения меланосом
и плохого распределения пигмента, фотофобией, рецидивирующими клетками,
склонностью к кровотечениям. Из-за нарушения фагоцитоза в клетках
макрофагального и гранулоцитарного ряда при этой болезни замечается снижение
иммунитета. Ярким признаком наличия этой болезни являются огромные
цитоплазматические гранулы в нейтрофилах и эозинофилах. Также часто они бывают
в цитоплазме нейронов и в циркулирующих лимфоцитах.
Синдром
Чедиака-Хигаси – аутосомно-рецессивное заболевание, которое проявляется
частичным альбинизмом кожи и глаз из-за неправильного распределения меланосом
и плохого распределения пигмента, фотофобией, рецидивирующими клетками,
склонностью к кровотечениям. Из-за нарушения фагоцитоза в клетках
макрофагального и гранулоцитарного ряда при этой болезни замечается снижение
иммунитета. Ярким признаком наличия этой болезни являются огромные
цитоплазматические гранулы в нейтрофилах и эозинофилах. Также часто они бывают
в цитоплазме нейронов и в циркулирующих лимфоцитах.
Главной
причиной заболевания является мутация гена, который отвечает за синтез
лизосомальных белков, после чего наблюдается нарушение хемотаксиса, то есть под
удар попадает цитотоксическая активность лимфоцитов. Также у больных детей
наблюдается склонность аутофагоцитозу.
Болезнь
получила свое название в честь двух великих врачей – японца Хигаси и кубинца
Чедиак. Которые независимо друг от друга изучали эту болезнь. Впервые о ней
было упомянуто в 1943 году.
В
основном ею заболевают дети младшего возраста, их смерть часто наступает до 10
лет из-за злокачественных опухолей. У грудничков болезнь может быстро
прогрессировать, но с рецидивами инфекций. У большинства пациентов во время
болезни наблюдается повышение температуры, желтуха, геморрагический
диатез. Развитие этой болезни никак не зависит от пола ребенка, в группе риска в
равной степени как мальчики, так и девочки. Смерть обычно наступает в течение
30 месяцев. Эта болезнь является очень редкой, примерно 1 заболевший на миллион
здоровых.
Патогенез
связан с аномалией клеточных мембран. Практически все клинические проявления
могут быть связаны с аномальным распределением лизосомальных ферментов. От снижения
активности кислородного метаболизма зависит тяжесть и частота пиогенных
инфекций.
По тому как развивается болезнь, выделяют 3 формы синдрома Чедиака-Хигаси:
- Лейкопеническая – которая развивается при действии ионизирующего излучения токсинов и цитостатиков.
- Дисрегуляторная форма.
- Дисфункциональная – которая возникает при дефектах структуры мембранопатий, фагоцитов, ферментопатий… Эти дефекты могут быть как врожденными, так и приобретенными.
Основные симптомы:
- Нарушение пигментации на волосах, на глазах, а также в области шеи и закрытых участков кожи. Волосы имеют неестественный белый цвет, если присмотреться к зрачку, можно заметить, что он имеет красный оттенок.
- Патологический нистагм – непроизвольное движение глазных яблок, ребенок не может сосредоточить свой взгляд на одном предмете.
- Непереносимость яркого света – детям больно смотреть на слишком яркий свет.
- Низкий иммунитет – ребенок подвержен большому количеству вирусным и бактериальным инфекциям.
- Появление пустул и папул – характерное явление при болезни Чедиака-Хигаси. Также часто появляются язвы, которые долго не заживают.
- Повышенная температура, которая сопровождается ознобом и лихорадкой.
- Появление зуда и отечности.
- Бывают частые приступы рвоты и диареи.
- Поражается дыхательная система, что сопровождается приступами постоянного кашля и чихания. Если вовремя не принять меры, появятся четкие влажные хрипы во время вдоха и выдоха.
- Синдром Чедиака-Хигаси также влияет и на мочеиспускательную систему. Часто наблюдается ее затруднение. В моче можно заметить сгустки крови и гноя.
- Анемия – сопровождается бледностью кожи и слизистых оболочек. Часто замечается упадок работоспособности.
- Тромбоцитопения – явный признак этой болезни. Сопровождается внутренними или внешними кровотечениями из-за нарушенной работы внутренних органов.
- Часто селезенка увеличена из-за нарушения функций фагоцитов в селезенке.
- Также наблюдается нарушения умственного развития из-за мозжечковой дисфункции и периферической невропатии.
Диагностика
Для
диагностики нужны результаты обследования больного и клинические данные. Для их
получения нужно взять кровь для проведения общего анализа крови. При получении
результатов, врачи больше всего обращают внимание на количество и состояние
лейкоцитов (у больных Чедиака-Хигаси часто сильно снижено количество
нейтрофилов из-за того, что они при этой болезни очень быстро разрушаются или
являются дефектными и не могут полностью выполнять свои функции). Также врачи
оценивают уровень почечных ферментов и уровень белка.
Более
точные данные получают после проведения иммунологических исследований крови.
Бывают случаи, когда состояние Т и В-лимфоцитов в норме, в то время как другие
иммунодефицитные состояния имеют явные отклонения.
Обязательно
пациент должен пройти рентген. При его прохождении врачи смотрят на состояние и
работу сердца и легких. Также часто во время рентгена можно увидеть наличие
каких-либо опухолей, которые являются явным признаком болезни у пациента.
С
помощью рентгенографии часто производятся наблюдения и мочевыводящих путей, а в
частности, наличие инфекций в них. Для диагностики органов брюшной полости
проводят ультразвуковую диагностику. Выявление порока сердца возможно благодаря
эхокардиограмме.
Также
обязательны электрокардиографические исследования, благодаря им можно заметить
увеличение частоты сердечных сокращений. УЗИ дает четкое представление о
наличии раковых клеток в организме.
Профилактика
Из-за
того, что этот синдром является хроническим, предупредить его развитие очень
сложно, но все-таки возможно. Очень важно на каком этапе болезнь будет
диагностирована, так как на первых этапах есть возможность его подавить.
Необходимо при первых же симптомах обратиться к врачу.
Лечение синдрома Чедиака-Хигаси
Лечение
этой болезни затруднено тем, что в каждом случаи она протекает индивидуально,
поэтому стандартного подхода к ее лечению нет. Периодически назначают витамины
С, Р, РР в больших дозах. Обязательно надо соблюдать световой режим, носить
солнечные очки, закрытую одежду. При инфекционных заболеваниях назначаются
антибиотики широкого спектра. Врачи могут назначить применение аскорбиновой
кислоты в больших дозах. Проводится переливание компонентов крови.
Хирургическое
вмешательство бывает крайне редко. Может быть назначен радикальный метод
лечения – это аллогенная трансплантация костного мозга.
Чтобы
избежать появление кожных опухолей, сепсиса и лимфопролиферативных заболеваний,
больным следует избегать контакты с мутагенами и канцерогенами.
Прогноз
Прогноз
не очень оптимистичен, так как 85% больных умирает в возрасте 10 лет. Основные
причины смерти – это инфекционные заболевания и гемморагический синдром.
В
2006 году были опубликованы результаты трансплантаций пациентов с этой
болезнью, которые проводились на протяжении более 20-ти лет. У 10-15 человек
наблюдалась пятилетняя выживаемость, но у 2 из 10 выживших больных были
замечены неврологические нарушения в раннем периоде, после трансплантации. И у
еще 3 пациентов они появились на протяжении 20 лет, после трансплантации. У 1
пациентки симптомы появились только на 21 году жизни.




Отзывы