Описание
Лимфангит – инфекционное поражение лимфатических сосудов. Обусловлено воспалением поверхностных, а также глубоких сосудов. Носит вторичный характер. Возникает на фоне некоторых других гнойно-воспалительных заболеваний. В норму состояние лимфасистемы приводит излечение основного заболевания.
Чаще местом локализации инфекции бывают верхние или нижние конечности. Это объясняется их наибольшей травматизацией, а также присутствием в большом количестве патогенных микроорганизмов на кожном покрове. Бактерии золотистого стафилококка с потоком крови проходят в лимфатические сосуды и вызывают их воспаление.
Формы
Различают 2 формы болезни:
- Ретикулярную (или сетчатую). Предполагается воспаление поверхностных капилляров.
- Трункулярную (стволовую). Характерно поражение одного или нескольких крупных лимфатических сосудов.
По уровню тяжести протекания болезни различаются 2 стадии:
- Острая.
- Хроническая.
При острой форме симптомы видимые и достаточно болезненные. При хронической - заболевание практически о себе не заявляет, изредка появляются обострения.
Причины
 Причинами лимфангита может быть инфекция или воспалительный процесс.
Причинами лимфангита может быть инфекция или воспалительный процесс.
Инфекционные причины:
- паразитарные или грибковые инфекции;
- ВИЧ;
- стафилококк;
- туберкулез;
- стрептококк;
- инфекционный мононуклеоз;
- вирусные инфекции органов дыхания.
Неинфекционные причины:
- воспаление как реакция на появление инородного тела;
- лимфома (рак лимфоузлов);
- метастазный рак, распространяющийся из других частей тела.
Факторы риска:
Факторы риска при лимфангите напрямую связаны с основной причиной болезни. Одним из факторов являются частые инфекции, которые увеличивают риск развития лимфангита.
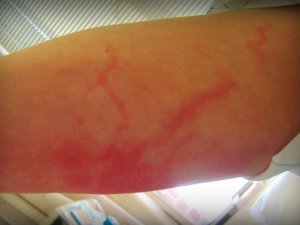 Лимфангит может быть следствием заразного заболевания, которое передается от человека к человеку.
Лимфангит может быть следствием заразного заболевания, которое передается от человека к человеку.
Симптомы
Основными симптомами лимфаденита считаются:
- кожный зуд;
- отек или покраснение;
- сыпь;
- воспаление лимфоузлов;
- повышение температуры тела.
Иногда лимфаденит сопровождается состояниями, опасными для жизни человека:
- обширный отек и покраснение;
- сильная болезненность кожи;
- тахикардия (учащение пульса);
- затрудненное или учащенное дыхание;
- повышенная температура тела (39 градусов).
Диагностика
Диагностика лимфангита проводится в зависимости от формы болезни. Ретикулярный вариант заболевания выявляют на основании визуального осмотра и сбора анамнеза. Определяющим моментом является наличие гнойно-воспалительного очага.
Для диагностирования стволового заболевания требуется дуплексное сканирование, которое подтвердит:
- неоднородность структуры сосудов;
- наличие гиперэхогенного (светлого) ободка;
- сужение в сосудах просвета;
- изменения в близлежащих лимфоузлах.
Кроме того, проводится компьютерная термография для оценки степени воспаления в сосудах.
Независимо от вида патологии проводят лабораторные исследования:
- Бактериологический посев гнойных выделений. Выявляет возбудителя воспалительного процесса.
- Общий анализ крови. Показывает увеличение СОЭ, уровень лейкоцитов.
- Исследование крови на стерильность. Требуется при осложненном течении болезни.
- Воспалительный процесс в лимфососудах легких диагностируется с использованием рентгена.
Невенерический лимфангит полового органа выявляют с помощью визуального осмотра и пальпации, серологического исследования и бактериологического посева.
Лечение
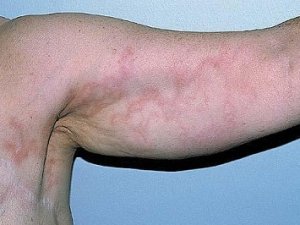 Лечение заболевания направлено на устранения первичного очага, поддерживающего воспаление. Производится обработка инфицированных ран. Вскрывают панариции, флегмоны, абсцессы. Их санируют и дренируют.
Лечение заболевания направлено на устранения первичного очага, поддерживающего воспаление. Производится обработка инфицированных ран. Вскрывают панариции, флегмоны, абсцессы. Их санируют и дренируют.
Пораженные лимфангитом конечности фиксируются в приподнятом положении. Прописывается больному двигательный покой.
Медикаментозное лечение:
- Антибиотики (Пенициллин).
- Аминогликозиды.
- Цефалоспорины.
- Нестероидные противовоспалительные средства (Ибупрофен, Нимесулид).
- Антигистамины (Лоратадин, Цетиризин, Хлоропирамин).
При выраженной интоксикации организма показано:
- лазерное облучение крови для улучшения кровообращения;
- облучение крови ультрафиолетом для повышения уровня гемоглобина;
- вливание детоксицирующих растворов.
Лечение хронической формы заболевания включает:
- грязевые аппликации;
- повязки с мазями;
- лечение ультрафиолетом;
- компрессы с диметилсульфоксидом и спиртом.
Лимфангит полового члена (невенерический) в лечении не нуждается. При венерической природе патологии назначаются антибиотики. При онкологической природе заболевания проводится лучевая и химиотерапия. Возбудители невенерического лимфангита - стафилококки и стрептококки, кишечная, синегнойная и гемофильная палочки.
Лечение лимфангита должен проводить хирург. Самостоятельно лечить заболевание антибиотиками, прикладывать мази или прогревать проблемное место недопустимо.
Народные средства
Для лечения лимфангита рекомендуется дополнительно применять народные средства:
- Настой крапивы, тысячелистника, шишек хмеля и душицы. Компоненты берут в равных пропорциях. Столовую ложку фитосбора ежедневно надо заваривать двумя стаканами кипятка. Выдержав 20 минут, разделить жидкость на 3 части и выпить перед едой в течение дня.
- Траву мяты размять до появления сока. К пораженному месту компресс прикладывать на 2 часа. Желательно 2 раза в сутки.
Осложнения
При своевременно начатой терапии прогноз всегда благоприятный. При хронической форме развиваются осложнения, связанные с нарушением движения лимфы. Стенки сосудов тромбируются и заращиваются.
Хроническое течение заболевания часто приводит к облитерации (закрытие просвета) лимфатических сосудов. Не исключается нарушение лимфообращения, развитие лимфостаза или слоновости.
Профилактика
Чтобы предупредить заболевание, требуется соблюдать следующие меры профилактики:
- Избегать повреждений кожного покрова.
- При ранении кожи немедленно промывать и обрабатывать рану любым антисептическим составом или перекисью водорода.
- Нельзя самостоятельно делать вскрытие гнойников, надо обратиться к хирургу.
- Мыть с мылом руки и выполнять правила личной гигиены.





Отзывы